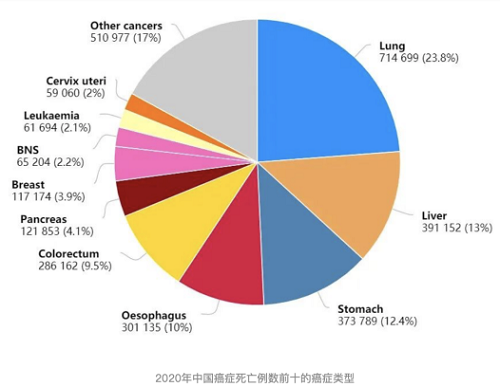
肺癌,一直以来都是我国乃至全世界范围内死亡率较高的恶性肿瘤之一。根据2020年全球最新癌症负担数据显示,其中肺癌的死亡率全球第一,发病率和死亡率在中国均为恶性肿瘤首位,死亡人数已经高达71万。

由于早期肺癌多无明显症状,临床上的多数患者就诊时,早已属于肺癌晚期。尽管各项治疗技术都在不断进步,而晚期患者整体5年生存率并不高。晚期确诊患者大多数情况下并不能进行手术,在过去几十年,只能进行放化疗,治疗手段有限。传统的放化疗除了对肿瘤细胞具有杀伤作用外,同样对于一些正常的组织细胞也有毒性。
肺癌免疫治疗时代
免疫治疗则作为抗癌治疗时代的新武器,并没有传统化疗的“杀敌一千,自损八百”的副作用,而是给更多晚期肺癌患者带来希望。根据临床数据显示,免疫治疗很大程度上提高了肺癌患者的总生存期。
目前最常用的肺癌免疫治疗是PD-1/PD-L1抑制剂,主要包括O药纳武单抗(nivolumab)、K药(帕博利珠单抗)以及国内的卡瑞利珠单抗、替雷利珠单抗等;CTLA-4抑制剂-伊匹单抗、RNA聚合酶II的抑制剂-卢比替定、VEGF受体2拮抗剂-雷莫芦单抗等等。
原发性支气管癌(primary bronchogenic carcinoma),简称肺癌(lung cancer)。按组织病理学分类,主要分为小细胞肺癌(SCLC)和非小细胞肺癌(NSCLC),非小细胞肺癌是最常见的肺癌类型,约占85%。目前的病因和发病机制尚未明确,通常认为与下列因素有关,吸烟、职业致癌因子如石棉等、空气污染、饮食、电离辐射、遗传和基因改变以及其他诱因如结核等。
根据研究者的研究和预测,免疫治疗将会进一步改善肺癌的生存期,尤其是驱动基因突变阴性晚期NSCLC。
一、免疫治疗药物
PD-1/PD-L1抑制剂
PD-1是一种表达在T细胞表面的免疫抑制跨膜蛋白,它的主要配体就是PD-L1。肿瘤细胞也可以表达PD-L1,当它与PD-1结合后,会降低T细胞活化和细胞因子生成。而PD-1/PD-L1抑制剂可以阻断PD-1和PD-L1的结合,来恢复T细胞对肿瘤的免疫功能。
 图片来源:中国肺癌杂志
图片来源:中国肺癌杂志
(一)纳武单抗(nivolumab)
2015年3月和10月,经FDA批准纳武单抗用于含铂化疗失败的鳞状和非鳞状转移性非小细胞肺癌(NSCLC)的二线治疗;2020年5月,纳武单抗联合伊匹木单抗被批准用于PD-L1≥1%的转移性非小细胞肺癌的一线治疗,纳武单抗联合伊匹木单抗以及2周期含铂双药化疗被批准用于转移性非小细胞肺癌的一线治疗。
2018年6月,获得国家药品监督管理局(NMPA)的正式批准,它是国内第一个上市用于治疗肺癌(既往接受过含铂方案的化疗后疾病进展或不耐受的局部晚期/转移性非小细胞肺癌)的免疫治疗药物。
在一项关于非小细胞肺癌患者的研究中——CheckMate227研究,临床数据显示,和化疗相比较,纳武单抗联合伊匹单抗的一线双免治疗,更有效的改善了PD-L1≥1%的晚期非小细胞肺癌患者的总生存期,其3年生存率可达33%。1

(二)帕博利珠单抗(pembrolizumab)
2015年10月2日,帕博利珠单抗(pembrolizumab)经FDA批准用于PD-L1阳性晚期非小细胞肺癌患者的二线治疗;2016年,FDA批准其用于PD-L1 TPS≥50%,且无表皮生长因子受体(EGFR)或间变性淋巴瘤激酶(ALK)基因突变的转移性非小细胞肺癌的一线治疗;2019年3月,帕博利珠单抗联合培美曲塞和铂类化疗经FDA批准用于无EGFR/ALK突变的转移性非鳞状非小细胞肺癌的一线治疗。
在关于帕博利珠单抗KEYNOTE-010/024/042研究中,其结果显示,与标准的含铂化疗相比,帕博利珠单抗治疗的患者总生存期和无进展生存期得到显著改善。PD-L1≥50%的驱动基因阴性晚期NSCLC患者,5年生存率可达31.9%2,PD-L1≥1%的患者3年生存率可达25%3。

(三)卡瑞利珠单抗(Camrelizumab)、替雷利珠单抗(Tislelizumab)
2020年6月,卡瑞利珠单抗联合化疗药培美曲塞和卡铂,经NMPA获批,作为晚期或转移性非鳞非小细胞肺癌的一线治疗。卡瑞利珠单抗是我国第一个批准治疗肺癌的国产PD-1免疫药。
一项展Ⅰb期研究(NCT03083041)中,研究结果显示卡瑞利珠单抗联合阿帕替尼治疗晚期非小细胞肺癌患者,患者的总生存率为41.2%,中位无进展生存期为24周。
2021年6月22日,替雷利珠单抗联合培美曲塞和铂类化疗,获得NMPA的批准,用于无EGFR/ALK突变的、不可手术切除的局部晚期或转移性非鳞状非小细胞肺癌的一线治疗。
在一项肺鳞癌一线免疫治疗的多中心、随机对照III期研究中-RATIONALE 307研究,360例晚期肺鳞状患者,其中替雷利珠单抗+紫杉醇+卡铂组以及替雷利珠单抗+白蛋白紫杉醇+卡铂组,患者的无进展生存期在7.6个月。
.png)
PD-1 抑制剂,是一种人源化单克隆抗体,对于治疗晚期非小细胞肺癌的患者来说,其最大的特点就在于它可以激发患者自身的免疫系统功能,从而增加T淋巴细胞水平来抗击肿瘤,它并不是针对肿瘤细胞本身产生作用。
四种药物对于治疗肺癌患者,尤其是晚期非小细胞肺癌的患者来说,都有不同的效果,尤其是在联合其他标准化疗药物的情况下,其生存期都能有很大的改善。目前来说,帕博利珠单抗的国内价格会比纳武单抗的价格要高一些,如果患者想要选择更加经济一些的,可以选择国外的帕博利珠单抗或者国产卡瑞利珠单抗和替雷利珠单抗。
CTLA-4抑制剂——伊匹单抗(Ipilimumab)
CTLA-4抑制剂,和PD-1抑制剂不同,它最大的特点是提高自身机体免疫细胞的杀伤作用,因此它的毒副作用可能会更大。
CTLA-4,也称为CD152,是一种在分化CD4和CD8T淋巴细胞的活化簇表面上表达的糖蛋白。一般会在细胞活化的初始阶段,有很重要的调节作用。它可以阻断来自抗原呈递细胞的二次激活信号,进而抑制T细胞活化。
2021年6月10日,伊匹木单抗获批,成为中国首个上市的CTLA-4抑制剂。主要是和纳武单抗联合,用于一线治疗PD-L1≥1%的转移性非小细胞肺癌;联合纳武单抗以及2周期含铂双药化疗,用于一线治疗转移性非小细胞肺癌。
在一项Ⅲ期非小细胞肺癌的临床试验中,数据结果显示中位总生存期在13.4个月左右。在一项多中心Ⅱ期小细胞肺癌一线治疗的临床试验中,数据结果显示联合化疗后的患者的无进展生存期显著得到提升。
虽然伊匹单抗在治疗肺癌方面有一定优势,但肺癌是整个医学界都面临的一个重要难题,伊匹单抗在治疗肺癌方面,仍有许多问题亟待解决。
RNA聚合酶II的抑制剂-卢比替定(Lurbinectedin)
2018年,卢比替定获得FDA的批准,用于二线治疗小细胞肺癌的孤儿资格。它主要是一种RNA聚合酶II的抑制剂,作用是可以使肿瘤细胞在有丝分裂过程中畸变、凋亡, 减少细胞的增殖。
在一项有关卢比替定的II期临床实验中,其研究结果显示治疗小细胞肺癌的患者总体客观缓解率(ORR)达到35.2%,大约有65%的患者肿瘤缩小,虽然中位无进展生存期为3.9个月,但中位总生存期达到了9.3个月。
虽然卢比替定的短期效果并不如纳武单抗等PD-1抑制剂的疗效,但它的长期效果和纳武单抗不相伯仲。

VEGF受体2拮抗剂-雷莫芦单抗(Ramucirumab)
雷莫芦单抗,是VEGF受体2的拮抗剂,它可以特异性结合VEGF受体2,来阻断VEGF-A,VEGF-C和VEGF-D的配位。由此可以抑制配体激发的VEGF受体2的激活,最终会抑制配体诱导的增殖以及人类内皮细胞的迁移。
2014年12月,雷莫芦单抗联合多西他赛 ,被FDA批准,用于治疗经含铂化疗期间或之后出现的疾病进展的转移性非小细胞肺癌;或者有EGFR或ALK基因突变的患者,在接受其他疗法后疾病进展的非小细胞肺癌。
2020年5月,FDA批准雷莫芦单抗联合厄洛替尼,用于一线治疗EGFR19号外显子缺失或21号外显子L858R突变的,转移性非小细胞肺癌患者。
根据其临床研究数据显示,雷莫芦单抗治疗,患者中位PFS可以达到19.4个月。其疾病进展和死亡率明显降低。

二、药物不良反应
对于上述PD-1抑制剂、CTLA-4抑制剂、RNA聚合酶II的抑制剂以及VEGF受体2拮抗剂-雷莫芦单抗,不同药物会有不同方面的副作用。
例如PD-1抑制剂,其不良反应主要在于甲减、白癜风、关节痛等;而CTLA-4抑制剂的副作用则相较来说,它可能会导致免疫介导过度,出现不同级别的肠炎、垂体炎和皮疹等;对于卢比替定来说,发热、恶心呕吐、食欲不振、贫血等是常见的不良反应;雷莫芦单抗的最常见的不良反应则是高血压。
三、用法用量
由于每种药物都是联合其他化疗药物一同使用,所以必须注意是否是提前使用还是同时使用。
1.PD抑制剂:纳武单抗主要是每2周3mg/kg,60分钟静脉注射;而帕博利珠单抗则频率更低一些,每3周2mg/kg,静脉输注30分钟以上;卡瑞利珠单抗和替雷利珠单抗一样,都是每3周静脉注射200mg/次,但需要注意的是,卡瑞利珠联合其他化疗药物治疗时,需要先给予卡瑞利珠单抗静脉注射,至少间隔30分钟后再给予其他化疗药物。
2.伊匹单抗,仍是每3周静脉注射一次,但是用量变为1mg/kg,时间也较为长-90分钟。
3.卢比替定,使用它治疗时有一个前提,需要中性粒细胞绝对计数(ANC)≥1500个细胞/㎜³,血小板计数≥100000个/㎜³。治疗时也是保持每3周静脉注射一次的频率,用量则是3.2mg/㎡。
4.雷莫芦单抗,每3周注射1次,但需要注意第1次静脉注射时,时长要大于60分钟。每次10mg/kg。如是联合治疗,需要在多西他赛前使用。
每种治疗药物有不同的具体要求,并不是说所有的药物对每一个患者都有效,希望患者可以理智看待药物疗效。在使用该注射药物时,要紧遵医嘱,切忌自行使用。
四、未来展望
现在对于肺癌的治疗,尤其是晚期肺癌的治疗来说,已经从传统意义上的放化疗发展到精准分子靶向治疗,又发展到现在的免疫治疗时代。经过几十年的努力,治疗肺癌的免疫药物也越来越多,很多药物也已经在国内上市。虽然不同的免疫药物仍然有不同的副作用,但却是在可控的范围内。这对于大部分患者来说,都是可喜可贺的。肺癌的免疫治疗也会越来越广泛,相信未来肺癌患者的生存期或有望超过5年甚至更长。
备注: 1Ramalingam SS, Ciuleanu TE, Pluzanski A, et al. Nivolumab + ipilimumab versus platinum-doublet chemotherapy as f irst-line treatment for advanced non-small cell lung cancer: Three-year update from CheckMate 227 Part 1. J Clin Oncol, 2020, 38(Suppl_15): 9500. doi: 10.1200/JCO.2020.38.15_suppl.9500 2 Brahmer JR, Rodriguez-Abreu D, Robinson AG, et al. L BA 51 K EY NOTE-024 5-year OS update: First-line (1L) pembrolizumab (pembro) vs platinum-based chemotherapy (chemo) in patients (pts) with metastatic NSCLC and PD-L1 tumour proportion score (TPS) ≥50%. A nn Oncol, 2020, 31(Suppl 4): S1181-S1182. doi: 10.1016/ j.annonc.2020.08.2284 3 Mok TSK, Wu YL, Kudaba I, et al. Pembrolizumab versus chemotherapy for prev iously untreated, PD-L1-ex pressing , locally advanced or metastatic non-small-cell lung cancer (KEYNOTE-042): a randomised, open-label, control led, phase 3 tria l. Lancet, 2019, 393(10183): 1819-1830. doi: 10.1016/S0140-6736(18)32409-7
注:版权声明,本网站所有注明来源”医伴旅”的文字、图片和视频资料,版权均属于医伴旅网站所有,未经授权,任何媒体、网站或个人不得进行转载,否则将追究其法律责任。在取得书面授权转载时,须注明来源“医伴旅”,本网站所转载的文章目的是信息的传递,转载内容不代表本站立场。如有涉及请与我网站联系,进行删除。
注:文章信息来源于网络,仅供医护人员内部讨论,不作为用药依据,具体用药指引,请咨询主治医师。